- гипертоническая болезнь
- ишемическая болезнь сердца
- аритмии
- сердечная недостаточность
- пневмония
- бронхиальная астма
- аллергия
- терапевтическая стоматология
- хирургическая стоматология
- ортопедическая стоматология
- удаление зубного камня
- профессиональная система отбеливания зубов «ZOOM»
- грыжа межпозвонкового диска
- повреждения грудного и поясничного отдела позвоночника
- повреждения шейного отдела позвоночника
- поражение позвоночника при остеопорозе
- спондилолистез
Хирургическая технология восстановительного лечения при начальных стадиях коксартроза
ХИРУРГИЧЕСКАЯ ТЕХНОЛОГИЯ ВОССТАНОВИТЕЛЬНОГО
ЛЕЧЕНИЯ ПРИ НАЧАЛЬНЫХ СТАДИЯХ КОКСАРТРОЗА
Гурьев В.В., Зоря В.И., Склянчук Е.Д., Митяев Д.В., Яхьяев В.Д., Сергеев А.А.
Введение .
Патология опорно-двигательного аппарата занимает второе место в категории временной нетрудоспособности и третье среди причин инвалидности [1]. По данным зарубежных и отечественных авторов в последние годы отмечен не только рост заболеваемости тазобедренного сустава, но и омолаживание контингента с этой патологией, причем имеет место явное увеличение выявляемости запущенных форм, о чем свидетельствует возрастающее число операций тотального эндопротезирования тазобедренного сустава у лиц молодого и зрелого возраста [2,3,4,5,9,10,11]. Хотя этот вид хирургической помощи при запущенных коксартрозах является весьма эффективным, в тоже самое время с учетом молодого и зрелого возраста пациентов возникает проблема неоднократного ревизионного эндопротезирования, с последующей инвалидизацией больного и возрастающей стоимостью его дальнейшего лечения [2,8,9]. В настоящее время стоимость таких операций колеблется в пределах от 200000 до 350000 тыс. рублей.
В научной литературе нет ответов на вопрос о возможности выявления и эффективного лечения коксартроза на ранних его стадиях. По мнению большинства авторов это связано с объективными трудностями диагностики начальной стадии дегенеративно-дистрофического процесса в тазобедренном суставе, с наличием его быстро прогрессирующих форм, с частой неэффективностью консервативного лечения [2,3,4,8,9,11]. Имеются лишь единичные публикации о профилактическом, органосохраняющем лечении начальных прогрессирующих форм заболеваний тазобедренного сустава, таких как асептический некроз головки бедра, идиопатический и посттравматический коксартроз, об эффективности и долговечности терапии и реабилитации при этой же стадии заболевания [3,4,6,7,9]. Применение оперативных методов лечения на ранних стадиях заболевания и критерии оценки их эффективности отражены также крайне недостаточно и противоречиво. Вместе с тем, в литературе имеется множество ранних исследований применения различных реваскуляризирующих остеотомий проксимального отдела бедренной кости при коксартрозах III-IV стадии [3,4,9,10]. С помощью таких операций удавалось приостановить прогрессирование процесса разрушения сустава, но лишь на небольшой промежуток времени.
Цель исследования. Улучшение результатов лечения больных молодого и зрелого возраста в начальной стадии быстро прогрессирующей формы коксартроза.
Материалы и методы.
В исследование включено 437 пациентов с начальной стадией коксартроза. Их них 363 человека - это основная группа (мужчин было 232, женщин -131). В основной группе 103 пациента с посттравматическим коксартрозом (мужчин – 82, женщин – 21), с идиопатическим коксартрозом 121 больной (мужчин - 48, женщин – 73), с аваскулярным некрозом головки бедра 139 человек (мужчин – 102, женщин – 37). Средний возраст пациентов составил 39 лет (от 21 года до 52 лет). В контрольной группе лечение получали 74 пациента. В этой группе больных с посттравматическим коксартрозом было 18 человек (мужчин – 14, женщин – 4), с идиопатическим коксартрозом 22 пациента (мужчин – 9, женщин – 13), с аваскулярным некрозом головки бедра 34 больных (мужчин – 29, женщин – 5). Средний возраст 39 лет (от 21 года до 52 лет). У всех больных, как в контрольной, так и в основной группах, диагноз был установлен при рентгенологическом обследовании, с помощью компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ), остеосцинтиграфии, а также при лабораторном обследовании.
Пациенты контрольной группы получали консервативное лечение, включающее в себя медикаментозную терапию с использованием сосудистых препаратов и хондропротекторов, препаратов гиалуроновой кислоты, НПВС-терапия, физиотерапевтическое лечение, санаторно-курортное лечение, в течение всего периода протекания болезни, вплоть до прогрессирования дегенеративно-дистрофического процесса.
Больным основной группы был применен хирургический метод лечения начальной стадии прогрессирующего коксартроза – «Способ реваскуляризации головки бедренной кости» (патент на изобретение № 2395245 RU). Данный хирургический метод может быть применен при лечении сосудистых поражений головки бедренной кости различной этиологии (остеохондропатия, болезнь Пертеса, идиопатический, посттравматический коксартроз, асептический некроз головки бедренной кости) в начальной стадии болезни. Малоинвазивная двойная неполная реваскуляризирующая остеотомия на межподвертельном уровнях производится без нарушения анатомических взаимоотношений сочленяющихся поверхностей тазобедренного сустава.
Предложенный метод лечения применен нами у 363 пациентов. В 65 случаях малоинвазивная двойная неполная реваскуляризирующая остеотомия на межподвертельном уровнях осуществлена одномоментно с двух сторон. У 310 больных для фиксации проксимального отдела бедра применена пластина АО. У 73 человек основной группы ранее на одном из суставов было выполнено тотальное эндопротезирование по поводу аваскулярного некроза головки бедра 3-4 стадии.
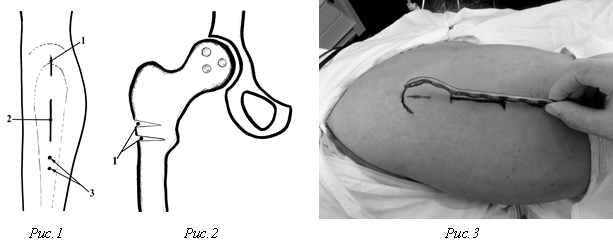
Разработанный способ малоинвазивной двойной неполной межподвертельной остеотомии проксимального отдела бедра выполняется под общим обезболиванием в положение больного на боку. Производят продольные разрезы кожи в области верхушки большого вертела длинной 2,0 см (1), в подвертельной области длиной 4 см (2) и намечают два точечных транскутантных доступа для фиксации металлоконструкции винтами (3) (рис.1). После рассечения фасции и мышц через разрез в подвертельной области по наружной поверхности бедренной кости над надкостнично параллельно ее продольной оси распатором проксимально и дистально формируют ложе для пластины. Под контролем ЭОПа осцилляторной пилой с шириной полотна от 1,5 до 2,0 см на меж-подвертельном уровнях проводят двойную неполную остеотомию (1) с созданием в зоне пропила диастаза на толщину кортикального слоя при расстоянии между ними равном 1,5 см (рис.2). Предварительно отмоделированную по рентгенограмме пластину (рис.3) вводят через разрез в области верхушки большого вертела (рис.4).
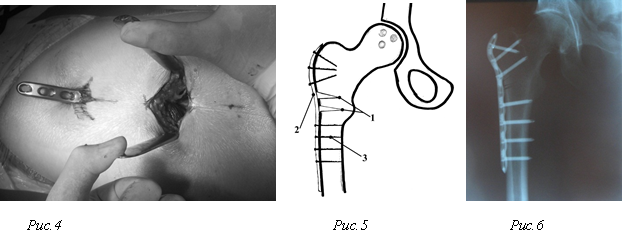
В сформированном ложе введенную пластину (1) укладывают на наружную поверхность бедренной кости с перекрытием зон остеотомии (2) и фиксируют винтами (3) в проксимальной ее части через имеющиеся разрезы, а в дистальной транскутантно через намеченные ранее доступы (рис.5). После контрольной рентгенографии (рис.6) раны ушивают (рис.7). Операция может быть выполнена одномоментно с двух сторон. Кровопотеря при таком операционном доступе не превышает 200 мл даже при остеотомии с двух сторон. Послеоперационное ведение обычное - снятие швов на 12 сутки, ходьба с помощью костылей без нагрузки на оперированную конечность в течение 2-х месяцев с момента операции. Уже через 2 месяца с момента операции послеоперационные рубцы едва заметны (рис.8).
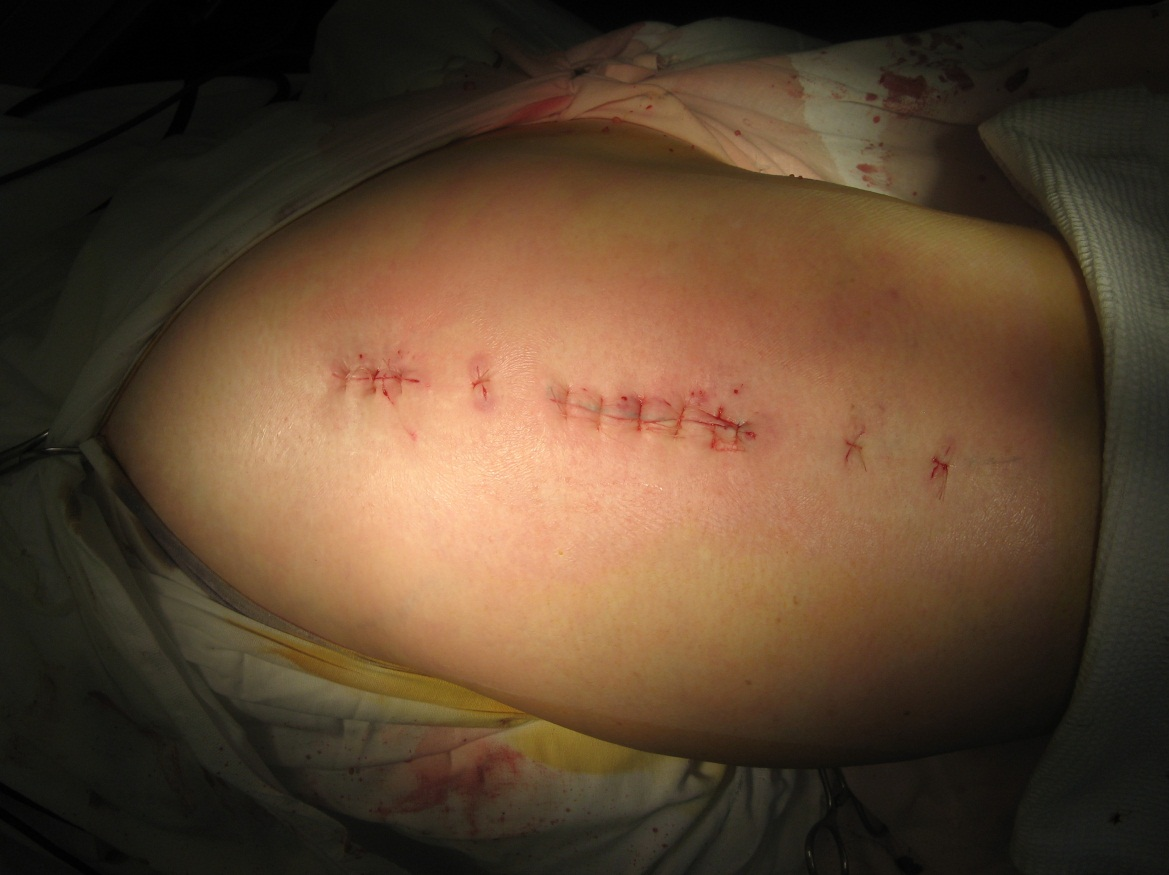
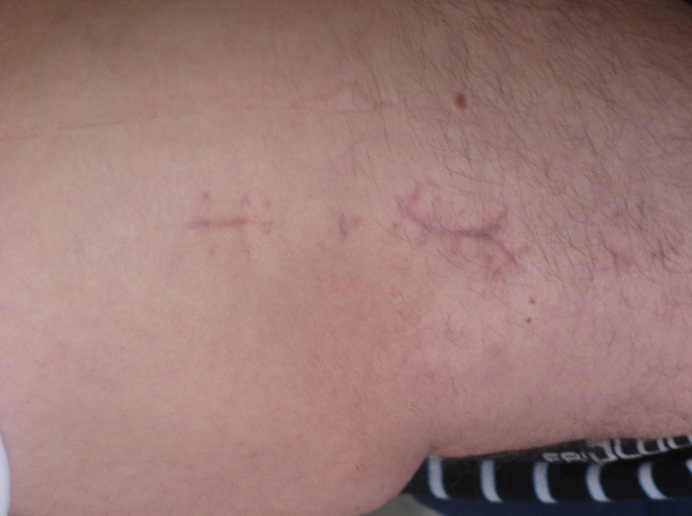
Рис.7 Рис.8
В дальнейшем в течение года показано восстановительное и санаторно-курортное лечение. Удаление пластины оптимально в сроки 8-10 месяцев с момента операции.
Исходы лечения прослежены от 1 года до 10 лет (в среднем 8 лет) у 349 больных (296 - основная группа, 53 – контрольная группа). Состояние тазобедренного сустава после консервативного лечения и хирургического оценивалось по данным клинических (шкала Харриса), рентгенологических методов исследования, компьютерной и магнитно-резонансной томографии.
Результаты и обсуждение.
В основной группе отдаленные результаты лечения больных с посттравматическим коксартрозом изучены у 71 пациента, у 98 с идиопатическим коксартрозом и у 127 с аваскулярным некрозом головки бедра. В контрольной группе, где лечение было консервативным, отдаленные результаты изучены у 14 больных с посттравматическим коксартрозом, у 18 с идиопатическим коксартрозом и 21 пациента с аваскулярным некрозом головки бедра.
В контрольной группе обнаружено, что у больных с посттравматическим коксартрозом через 4 года после травмы в 8 случаях из 14 результат лечения оказался неудовлетворительным (57,0%), причем в подавляющем большинстве случаев в течение первых двух лет. Средний балл по шкале Харриса составил 46,7 балла. У оставшихся 6-ти пациентов с удовлетворительным результатом лечения средний балл по шкале Харриса составил 84,6. В случаях с аваскулярным некрозом головки бедренной кости в течение 3-х лет от начала заболевания неудовлетворительный результат выявлен у 18 (86,5%) человек из 21. Средний балл по шкале Харриса в этой группе больных оставил 47,2. У остальных 3-х пациентов с удовлетворительным результатом лечения средний балл по шкале Харриса составил 82,5. При консервативном лечении идиопатического коксартроза неудовлетворительные результаты лечения получены у 7 (39,2%) из18 больных через четыре года от начала лечения. Средний балл по шкале Харриса 47,4. У остальных 11 пациентов с удовлетворительным результатом лечения средний балл по шкале Харриса составил 87,5.
Сравнительный анализ результатов лучевого обследования пациентов контрольной группы наблюдений с различными формами коксартроза в начальной стадии выявил следующие закономерности. Стандартная рентгенография тазобедренных суставов не демонстрировала каких либо существенных прогностических признаков быстрого разрушения сустава, кроме незначительного сужения суставной щели в 45% случаев. В это же время при МРТ и КТ исследованиях в динамике отмечалось закономерное появление кист в головке или вертлужной впадине с участками склерозирования у всех пациентов, у которых в последующем были получены неудовлетворительные результаты лечения. Это позволило сформировать показания к органосохраняющему восстановительному лечению по разработанному способу.
При исследовании 296 пациентов основной группы после органосохраняющего оперативного лечения получены следующие результаты после хирургического лечения начальной стадии прогрессирующей формы коксартроза. Через 10 лет при хирургическом лечении начальной стадии посттравматического коксартроза, только у пяти пациентов (7%) из 71, получены неудовлетворительные результаты. Средний балл по шкале Харриса у этих пациентов составил 44,2. У 64 больных с удовлетворительным результатом лечения средний балл по шкале Харриса составил 92,1 балла. Из 98 пациентов с начальной стадией идиопатического коксартроза, леченных хирургическим путем, спустя 8 лет после операции, только у 6-ти пациентов (6,5%) получен неудовлетворительный результат. Средний балл в этой группе по шкале Харриса соответствовал 45,6. У остальных больных (92 человека) с удовлетворительным результатом лечения средний балл по шкале Харриса составил 93,4. Аваскулярный некроз головки бедра на начальной стадии был у 127 пациентов. Через 10 лет после хирургического лечения, неудовлетворительный результат, проявившийся в коллапсе головки бедра, возник только у 12 пациентов (9,6%). Средний балл по шкале Харриса в этой группе больных соответствовал 42,1. У 115-ти пациентов с удовлетворительным результатом лечения средний балл соответствовал 93,2.
Полученные результаты позволяют считать обоснованным и целесообразным применение реваскуляризирующей остеотомии бедра в начальной (до рентгенологической) стадии коксартроза. Достигнутое в исследовании приостановление процесса быстрого разрушения тазобедренного сустава открывает перспективу избегать его тотального эндопротезирования у пациентов в наиболее активном, работоспособном возрасте с сохранением достаточно высокого уровня качества жизни. В тоже время, технология выполнения предложенного органосохраняющего хирургического лечения не изменяет анатомии проксимального отдела бедра и, следовательно, не усложняет технику установки искусственного сустава при необходимости эндопротезирования уже в пожилом возрасте.
Выводы.
1. Анализ динамики развития коксартроза при консервативном лечении позволил подтвердить необходимость выделения его быстропрогрессирующей формы и определить показания к органосохраняющему оперативному лечению.
2. Рентгенография тазобедренного сустава в начальной стадии быстропрогрессирующей формы коксартроза в 55% случаев не информативна.
3. Объективными прогностическими признаками развития быстропрогрессирующей формы коксартроза является появление кист и участков склероза в сочленяющихся костях тазобедренного сустава, обнаруживаемых при КТ и МРТ исследованиях.
4. Применение реваскуляризирующей остеотомии бедра по разработанному способу позволяет добиться прекращения разрушения тазобедренного сустава в течение 10 летнего периода и в два раз улучшить результаты лечения в сравнении с консервативным.
Список цитируемой литературы.
1. Алексеева Л.И. Факторы риска при остеоартрозе /Л.И. Алексеева //Научно-практическая ревматология. - 2000.- Т. 2 - С. 36-45.
2. Ахтямов И.Ф. Профилактика ранней артропластики тазобедренного сустава при асептическом некрозе головки бедренной кости /И.Ф. Ахтямов, О.Г. Анисимов, А.Н. Коваленко, М.Э. Гурылева, Ю.В. Будяк //Травматология и ортопедия России. – 2009. - №3. – С. 116-118.
3. Зоря В.И. Возможные причины асептического некроза головки бедренной кости у взрослых и вопросы его диагностики /В.И. Зоря //Травматология и ортопедия России. – 1994. - №5. – С. 46-53.
4. Митбрейт И.М. Асептический некроз головки бедренной кости у взрослых /И.М. Митбрейт. //Этиология, патогенез, выбор метода лечения: сб. научных трудов к 60-летию ГКБ №13 «Актуальные вопросы практической медицины». – М. 2006. – С.366-268.
5. Aldridge. J.M. Avascular necrosis of the femoral head: etiology, pathophysiology, classification, and current treatment guidelines /J.M. Aldridge, J.R. Urbaniak //Am. J. Orthop. – 2004. – Vol. 33. – P. 327-332.
6. Bland J.H., Cooper S.M. Osteoartritis: a review of the cell biology infolved and evidence for reversibility. //Semin. Arthritis Rheum. – 1984, 14 – Р.106-133.
7. Brand K.D. The role of analgetics in the management off osteoartritis. //Professional Communication. – 2000. – Р.304.\
8. Ole R. Excellent Long – term survival of an uncemented prossfil stem and screw cup in young patients. Follow-up of 75 hips for 15-18 years /R. Ole, P. Siewers, M. Rokkum, B. Espehaug //Acta Orthop. – 2008. – Vol. 79, № 2. – P. 194-202.
9. Hungerford D.S. Osteonecrosis: avoiding total hip arthroplasty /D.S. Hungerford //J. Arthroplasty. – 2002. - Vol.17, N 4. Suppl. I. – P. 121-124.
10. Mont. M.A. Bone circulation disorders /M.A. Mont, Jones //Orthop. Clin. North. Am. – 2009. – Vol. 40, N 2. – P. 198-205.
11. Rijnen W.N. Total hip arthroplasty after failed treatment for osteonecrosis of the femoral head /W.N. Rijnen, N. Lameijn, B.W. Schreurs, J.W. Gardeniers //Orthop. Clin. North. Am. -2009. – Vol. 40, N 2. – P. 291-298.
- Приемное отделение
- Нейрохирургическое отделение
- Хирургическое отделение
- Отделение гнойной хирургии
- Отоларингологическое отделение
- Гинекологическое отделение
- Гастроэнтерологическое отделение
- Пульмонологическое отделение
- Эндокринологическое отделение
- Кардиологическое отделение
- Неврологическое отделение
- Отделение анестезиологии и реанимации
- Восстановительное лечение
- Пластическая хирургия
- Отделение повышенной комфортности
- Отделение диализа
- Отделение скорой
медицинской помощи - Отделение рентгенохирургических методов диагностики и лечения
- Поликлиника на ст. Люблино
- Стоматологическое отделение
- Кабинет медицинского психолога
- Терапевтическое отделение №1
- Кабинет психиатра-нарколога
- Терапевтическое отделение №2
- Кабинет психотерапевта
- Женская консультация
- Кабинет по раннему выявлению заболеваний молочной железы
- Подологический кабинет (медицинский маникюр, педикюр)
- Кабинет терапевтической косметологии
- Консультативно-диагностический центр
- Центр экспертизы профессиональной пригодности
- Лаборатория клинической андрологии
2024© semashko.com
ЧУЗ “КБ ”РЖД-Медицина” им Н.А. Семашко” использует cookie. Файлы cookie хранят полезную информацию на вашем компьютере для того, чтобы мы могли улучшить оперативность и точность нашего сайта для вашей работы. В некоторых случаях файлы cookie необходимы для обеспечения корректной работы сайта. Вы можете запретить сохранение cookie в настройках своего браузера.
Ознакомьтесь с политикой конфиденциальности.
Создание сайтов - Medafarm STUDIO











 Независимая оценка качества условий оказания услуг медицинскими организациями
Независимая оценка качества условий оказания услуг медицинскими организациями Департамент здравоохранения города Москвы
Департамент здравоохранения города Москвы Официальный сайт для размещения информации о государственных (муниципальных) учреждениях
Официальный сайт для размещения информации о государственных (муниципальных) учреждениях Московская межрегиональная транспортная прокуратура
Московская межрегиональная транспортная прокуратура Федеральная служба по надзору в сфере здравоохранения
Федеральная служба по надзору в сфере здравоохранения


